
İrritabl barsak sendromu (IBS), küresel nüfusun yaklaşık %5-10’unu etkileyen yaygın ve zayıflatıcı bir gastrointestinal bozukluktur. Karın ağrısı, şişkinlik ve değişmiş bağırsak alışkanlıkları ile karakterize edilen IBS, dünya çapında yaşam kalitesi ve sağlık sistemleri üzerinde önemli bir yük oluşturur.
Yaygınlığına rağmen, IBS’nin tam patogenezi zor olmaya devam ediyor ve etkili önleme stratejileri eksik. Di Liu ve meslektaşları, nedenselliği çıkarmak için genetik varyantları araçsal değişkenler olarak kullanan bir yaklaşım olan kapsamlı bir Mendel randomizasyonu (MR) çalışması yürüttü.
Çalışma, gerçek nedensel ilişkileri paylaşılan veya sahte ilişkilerden ayırt etmek için Mendel randomizasyonu (MR) ve çok yanıtlı MR (MR2) analizlerini entegre eder. Araştırma eGastroenterology dergisinde yayınlandı.
Çalışma, Mayıs 2024’e kadar gözlemsel kanıtları gözden geçirdi ve FinnGen Biyobank’ta doğrulama ile 53.400 IBS vakası ve 433.201 kontrol dahil olmak üzere 50’den fazla çalışmadan elde edilen GWAS verilerini analiz etti. Araştırmacılar, yedi alanda 50’den fazla değiştirilebilir faktörü ve birlikte var olan 20 bozukluğu değerlendirdiler.
Genetik korelasyon ve MR yöntemlerini kullanarak, IBS ile ilgili gastrointestinal ve psikiyatrik durumlar arasındaki nedensel ve paylaşılan risk yollarını belirlediler ve IBS’ye değiştirilebilir katkıda bulunanların anlaşılmasını artırdılar.
Çalışma, veri kümelerinde 0,0005 ila 0,718 arasında değişen korelasyon katsayıları (rg) ile IBS ile değiştirilebilir faktörler arasında çok sayıda önemli genetik korelasyon tespit etti. Aşağıdakiler için güçlü korelasyonlar gözlendi:
Yaşam tarzı faktörleri: ömür boyu sigara içme indeksi, alkol sıklığı, uykusuzluk;
Sosyal belirleyiciler: eğitim seviyesi, gelir, çocuklukta kötü muamele;
Vücut belirtileri: çok bölgeli kronik ağrı, migren, kırılganlık indeksi;
Gastroözofageal reflü hastalığı, peptik ülser hastalığı, dispepsi, alkolsüz yağlı karaciğer hastalığı dahil olmak üzere gastrointestinal bozukluklar;
Psikiyatrik özellikler: nevrotiklik, depresyon, anksiyete, bipolar bozukluk.
Değerlendirilen faktörler arasında, çok bölgeli kronik ağrı en güçlü ve en tutarlı nedensel faktör olarak ortaya çıktı. Özellikle, çay alımı, kahve tüketimi ve fiziksel aktivite dahil olmak üzere çeşitli diyet ve davranışsal maruziyetler, daha önce bildirilen gözlemsel ilişkilere rağmen IBS ile tutarlı bir nedensel ilişki göstermedi.
MR analizleri ayrıca, IBS ile ikna edici veya düşündürücü nedensel bağlantıları olan birkaç birlikte var olan gastrointestinal ve psikiyatrik bozukluğu da vurguladı:
Gastroözofageal reflü hastalığı, ana MR modellerinde tutarlı ilişkiler gösterdi.
Bağırsak divertiküler hastalığı ve şizofreninin düşündürücü nedensel bağlantıları vardı.
Depresyon, anksiyete, bipolar bozukluk ve nevrotiklik gibi psikiyatrik özellikler genetik olarak IBS ile önemli ölçüde ilişkiliydi.
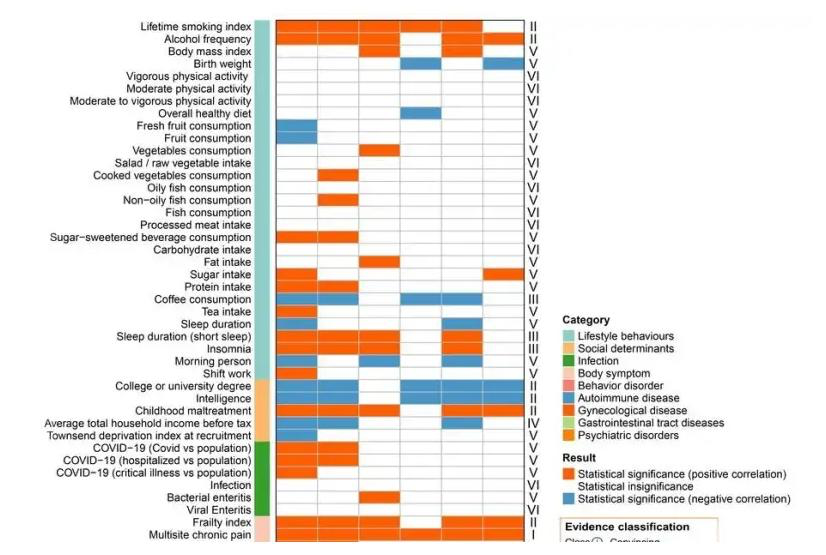
Çok yanıtlı MR (MR2) analizi, ömür boyu sigara indeksi, zeka ve çocuklukta kötü muamele gibi faktörlerin IBS için bağımsız risk faktörleri olmaktan ziyade bir arada var olan bozukluklarla bağlantılı olduğunu öne sürdü.
Çalışma, bazı psikolojik ve somatik faktörlerin sadece ilişkili değil, aynı zamanda nedensel olarak IBS ile bağlantılı olduğuna dair zorlayıcı kanıtlar sunmaktadır. En sağlam bulgu, psikiyatrik ve gastrointestinal komorbiditelere göre ayarlandıktan sonra bile önemli olan çok bölgeli kronik ağrının rolüdür. Bu, merkezi ağrı duyarlılığı ve beyin-bağırsak ekseni düzensizliğinin IBS’nin altında yatan kritik mekanizmalar olduğu teorisini desteklemektedir.
Psikolojik refah da IBS riskinin güçlü bir belirleyicisi olarak ortaya çıktı. Düşük pozitif etki, nevrotiklik ve depresyon gibi özellikler sadece IBS ile birlikte ortaya çıkmakla kalmaz, aynı zamanda patogenezine de katkıda bulunur. Bu arada, sigara ve alkol kullanımı gibi yaşam tarzı faktörleriyle ilişkiler mevcut olmasına rağmen daha zayıftı ve muhtemelen komorbid psikiyatrik bozukluklar yoluyla aracılık ediyordu.
Bu bulgular, IBS için önleyici stratejilerin kronik ağrı sendromlarını hedeflemekten ve psikolojik refahı artırmaktan yararlanabileceğini göstermektedir. Ayrıca, IBS hastalarında psikiyatrik komorbiditeleri tanımak ve yönetmek sonuçları iyileştirebilir ve semptom yükünü azaltabilir.
Bu çalışma, genetik yaklaşımlarla değiştirilebilir ve nedensel risk faktörlerini belirleyerek IBS anlayışını önemli ölçüde geliştirir. Klinisyenler ve halk sağlığı uygulayıcıları şunları göz önünde bulundurmalıdır:
IBS hastalarının kronik ağrı durumları için taranması ve tedavinin bir parçası olarak ele alınması;
IBS’nin psikolojik boyutunu tanımak ve ruh sağlığı desteğini bakım modellerine entegre etmek;
Psikiyatrik komorbiditelere göre ayarlanmayan gözlemsel çalışmalardan gelen ilişkileri yorumlarken dikkatli olmak;
IBS ve birlikte var olan bozuklukları için paylaşılan risk faktörlerini hedefleyen çok disiplinli önleme stratejilerini desteklemek.
Bu sonuçlar aynı zamanda IBS önleme ve tedavisinde paradigmanın semptom temelli bir yaklaşımdan riske dayalı bir yaklaşıma kaydırılmasını da desteklemektedir.
Kaynak ve devamına Buradan ulaşabilirsiniz.
.
